La medicina del futuro é high tech. L’arrivo in Italia della terapia Car-T, acronimo di Chimeric Antigen Receptor, contro i tumori del sangue testimonia come ormai la medicina sia lanciata nella direzione delle cure personalizzate e sempre più cybernetiche. Non solo contro il cancro, ma a tutto campo, in particolare per il Parkinson.

La terapia Car-T utilizza i linfociti, le cellule del sistema immunitario del paziente prelevate dal paziente e opportunamente modificate per riconoscere e combattere i tumori attraverso l’inserimento nel loro Dna di un gene che fa in modo che sulla superficie del linfocita appaia una proteina che evidenzia la presenza delle cellule tumorali, rendendo così il sistema immunitario più aggressivo proprio dove serve.
Un esempio di medicina hig tech che, con la compartecipazione del centro di ricerca Tor Vergata Oncoscience dell’Università di Roma, è appena diventata operativa in Cina nell’avveniristico centro di ricerca a Wuxi.
Inaugurato a novembre ed interamente specializzato nella Personalized Medicine and Drug Discovery, il centro dispone di tecnologie che nell’arco di settimane sono in grado di analizzare le cellule dei pazienti, di modificarle, ingegnerizzandole in base alle specifiche caratteristiche, purificandole e poi reinfondendole.
Le terapie ad alta tecnologia prospettano una svolta anche nel trattamento del Parkinson.
Le diagnosi e le possibili terapie del Parkinson risalgono alla pratica medica indiana dell’Ayurveda di 7000 anni fa, così come il primo testo medico cinese registrato è di 2.500 anni fa. Eppure la lunga e travagliata convivenza dell’umanità con il morbo di Parkinson, che colpisce ogni anno decine di milioni di persone in tutto il modo, non ha prodotto fino adesso una cura.
Nonostante sette terapie attualmente in fase di sperimentazione clinica di fase 3, e più di una dozzina di altre nelle prime fasi di sviluppo, vengono utilizzati come trattamento standard prevalentemente farmaci degli anni ’60, quando i bassi livelli di dopamina nel cervello dei pazienti del Parkinson vennero identificati come un segno distintivo del malattia.
La medicina high tech personalizzata per il Parkinson sta invece sperimentando la stimolazione cerebrale profonda. Si tratta di una procedura chirurgica che prevede l’impianto di elettrodi in una parte del cervello e li collega a un piccolo dispositivo elettrico impiantato nel torace.
I primo innesto di elettrodi nei pazienti affetti da Parkinson risale al 2002, negli Stati Uniti. L’innovazione tecnologica, come il controllo wireless tramite un dispositivo iPod o smartphone e la tecnologia direzionale, hanno rilanciato questa terapia sperimentale rendendola più precisa ed efficace.
Usando un leggero impulso elettrico, la stimolazione cerebrale profonda attiva aree del cervello responsabili dei sintomi della malattia di Parkinson e spegne efficacemente il caratteristico tremore dei pazienti. 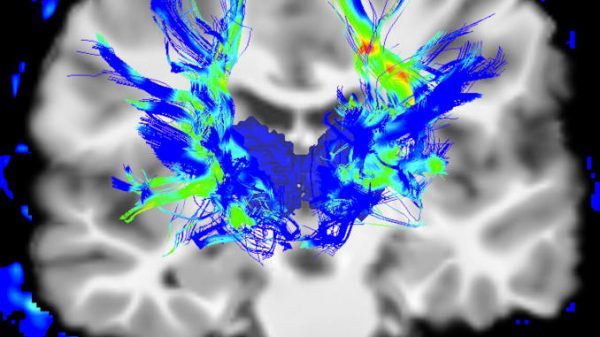
Gli elettrodi direzionali consentono di indirizzare la terapia su aree del cervello specifiche e personalizzate. Questa precisione consente ai medici di ottimizzare la stimolazione per creare una serie di protocolli in grado di allinearsi con compiti o stili di vita multipli e individuali.
Con tutte le precauzioni ed i controlli caso per caso i pazienti ed i loro assistenti possono ora disporre di modalità uniche per ottimizzare attività specifiche della vita quotidiana, come la conversazione, la deambulazione ed il sonno, solo per citarne alcune. La terapia può ora essere regolata al momento per supportare attività specifiche, assicurando in molti casi, anche se in via ancora sperimentale e specifica per i pazienti sottoposti alla terapia degli elettrodi, una libertà ritrovata ed uno stile di vita ampliato che fino a pochi mesi prima erano molto limitati.

